|

|

Deutsches Diabetes Museum; Bad Bevensen, im Mai 2000
Zukunftsperspektive von chronisch Kranken wird verbessert
Regenerative Medizin und Diabetes!
Bad Bevensen - Eine positive Nachricht wird auf der Veranstaltung des Deutschen
Diabetes Museums den Besuchern des 4. Norddeutschen Langzeitdiabetiker Treff vermittelt. Das DDM, in Bad Bevensen
lädt alle Interessenten, Nichtdiabetiker und Betroffenen zu diesem 4. Norddeutschen Langzeitdiabetiker Treff",
am Sonnabend, 17. Juni ein. Diese Veranstaltung beginnt um 9.30 Uhr im Kursaal der Stadt, in Bad Bevensen.
Die Vormittagsveranstaltungen werden zur aktuellen Situation im Gesundheitswesen
Auskunft geben. Wünsche von chronisch Kranken - insbesondere von DiabetikerInnen werden gefordert. Wünsche
an die Pflegeversicherung werden erhoben von Leo Malcherczyk, aus Fürth und Wünsche an die Krankenversicherung
wird erhoben von Achim Schnieder, Allgemeinmediziner und Diabetologe. Was alles hiervon politisch umsetzbar ist,
wird von einem Vertreter des Bundestages, der Bundesregierung aus Berlin vermittelt. Der Referent Priv.-Doz. Dr.
med. Thomas Knittel, Vice-President -Medical Affairs der DeveloGen wird von einem Weg in die richtige Richtung
sprechen, was die Forscher in Göttingen herausgefunden haben.
Die Professoren Dr. Peter Gruss und Dr. Herbert Jäckle, Direktoren am Max-Plank-lnstitut
für biophysikalische Chemie in Göttingen - beide sind auch die Preisträger des Deutschen Zukunftpreises
1999" - zeigten einen Weg auf, wie mit einem Verfahren dem Körper des Menschen signalisiert werden könnte,
vielleicht das eine oder andere Programm noch einmal wieder anzuschalten. Damit bestehende Fehlfunktionen oder
defekte Strukturen ersetzt werden können, so die Beta-Zellen in den Langerhans'schen Inseln der Bauchspeicheldrüse.
Wenn diese unblutige Wiederherstellung gelingen wird, dann kann man den Körper wieder in die Lage versetzen,
körpereigenes Insulin zu produzieren.
Glukagon ist ein Hormon zur Gegenregulation der blutzuckersenkenden Wirkung des
Insulins und wird in den sogenannten AIpha-Zellen, Insulin dagegen in den Beta-Zellen der Langerhans'schen Inseln
produziert. Die menschliche Bauchspeicheldrüse kann etwa 200 Einheiten Insulin speichern, wobei der stoffwechselgesunde
Mensch zum Leben etwa 30-35 Einheiten Insulin täglich benötigt Glukagon wirkt blutzuckersteigernd und
beugt der Unterzuckerung vor, indem es durch Abbau von Glykogen in der Leber Glucose freisetzt. Nützlicher
Nebeneffekt: Durch diese Mobilisierung werden überschüssige Fettanlagerungen abgebaut.
Das heute zu spritzende Insulin des Diabetikers ist meist ein gentechnisch hergestelltes
Erzeugnis. Mit Gentechnik wird Insulin in großen Mengen hergestellt, als ein menschliches Protein in Bakterienkultur
gezüchtet.
Typ 1 und Typ 2 Diabetiker, als chronisch kranke Patienten können hoffen,
in etwa zehn Jahren Erfolge zu sehen. Die Göttinger Forscher wollen einen Schaltprozess" auslösen,
um sogenannte Vorläufer- oder Stammzellen zu aktivieren. Diese Stammzellen sind beim erwachsenen Menschen
vorhanden, ein in uns schlummerndes Erbe aus der embryonalen Entwicklung in der Eizelle.
Die funktionelle Einheit der Bauchspeicheldrüse bilden die Langerhans'schen
Inseln, mit vier unterschiedlichen Zelltypen. Insulin wird von den Beta-Zellen produziert, die die Mehrheit der
Zellen ausmachen und den Kern der Langerhans'schen Inseln bilden, während die Alpha-Zellen Glukagon produzieren
und sich am Außenrand befinden. Die restlichen Zelltypen sind weniger zahlreich vertreten und bilden andere
Hormone.
Entwicklungskontrollgene regulieren die Entstehung der fertigen Körperzellen
aus den sogenannten Stammzellen. Zwei Entwicklungskontrollgene sind identifiziert worden, die von großer
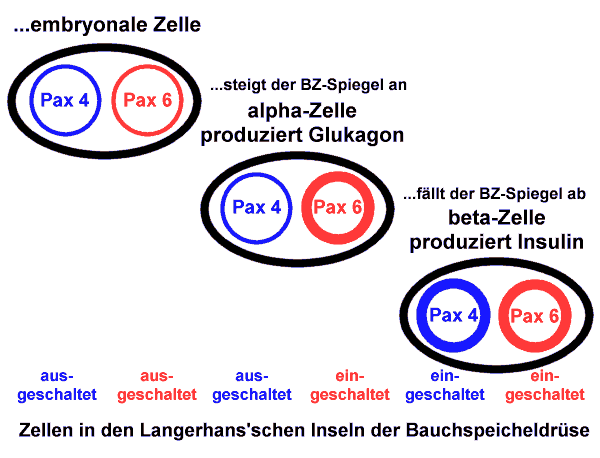
Bedeutung sind, für die Bildung der Bauchspeicheldrüsen-Zellen, die Gene Pax 4 und Pax 6.
Fehlt das Gen Pax 4, entwickeln sich aus den Stammzellen keine Insulinproduzierenden"
Beta-Zellen. Fehlt das Gen Pax 6, entwickeln sich keine Glukagonproduzierenden" Alpha-Zellen. Fehlen beide
Gene, sowohl Alpha-Zellen und Beta-Zellen, entwickeln sich aus den Stammzellen keine reifen Hormon-produzierenden"
Alpha- oder Beta-Zellen.
 |
Das Projektziel wird sein, durch die Verwendung dieser Entwicklungskontrollgene neue
Insulinproduzierenden" Beta-Zellen in der Bauchspeicheldrüse entwickeln zu lassen. Die Entwicklungskontrollgene
werden mittels spezieller Gen-Fähren" (Hohlfasermembranen) in die Stammzellen der Beta-Zellen gebracht,
die sich beim erwachsenen Menschen im Bauchspeicheldrüsen-Gangsystem befinden. Diese Vorgehensweise ist gerade
deshalb interessant, weil es auch beim Menschen die Möglichkeit geben wird, minimal verletzungsfrei, über
endoskopische Techniken das Gangsystem zu erreichen, über den Verdauungstrakt, im Zwölffingerdarm aus,
sicher einzuführen.
Dieses neue Therapieprinzip wird die Regeneration von Beta-Zellen sein, aus den eigenen Stammzellen neu bilden
zu lassen, direkt in der Bauchspeicheldrüse des Patienten. Dieses wird als zukünftige Therapieform anzusehen
sein, speziell für den Typ 2-Diabetiker, aber auch der Typ 1-Diabetiker profitiert hiervon, da sie sich in
einem fortgeschrittenem Stadium befinden und deutliche Verluste von Beta-Zellen haben.
Beim Typ 1-Diabetiker zerstört das eigene Immunsystem die Beta-Zellen und
bei etwa 35 Prozent der Typ 2-Diabetiker sind die Ursachen noch unklar. Beide Formen benötigen gesonderte
Vorgehensweisen. Bei Typ 1 und den 35 Prozent Typ 2-Diabetikern, bei denen das Immunsystem der Verursacher ist,
müssen zukünftig die Beta-Zellen vor der Autoimmunreaktion des eigenen Körpers geschützt werden.
Hier werden zwei Wege erforscht, ein Weg ist die Verkapselung, außerhalb des Körpers in einer Zellkultur.
Eine vielversprechend Zukunft beginnt.
Reinhard Themann Wilhelmshöhe 3a 38108 Braunschweig
|
|